
Autorką tekstu jest dr Ewa Krawczyk, właścicielka i autorka bloga Sporothrix
Odra uważana jest często za tzw. łagodną chorobę wieku dziecięcego. Szczególnie często zdarza się tak uważać antyszczepionkowcom, którzy z uporem twierdzą, że przechorowanie odry to nic takiego dla dziecka, wzmacnia nawet zdrowie, i w ogóle o co chodzi, a najgorsza i niebezpieczna jest i tak przecież szczepionka.
I jakkolwiek odra rzeczywiście występuje najczęściej – a zwłaszcza występowała przed erą szczepień – w wieku dziecięcym, to jest zdecydowanie jak najdalsza od tego, co można by nazwać „łagodnym”. Nawet opisujący odrę żyjący w X w. perski lekarz, filozof i alchemik Rhazes (czyli Abu Bakr Muhammad ibn Zakarijja ar-Razi, autor pracy al-Judari wa al-Hasbah opisującej ospę prawdziwą i odrę) uważał ją za straszniejszą pod pewnymi względami od ospy, pisząc: „The Measles are more to be dreaded than the Small-Pox, except in the eye”.
Przed wprowadzeniem szczepień odra była jedną z najważniejszych przyczyn zachorowań i zgonów dzieci na całym świecie, odpowiedzialną za ponad 2 miliony zgonów rocznie. Dzięki wprowadzonym na globalną skalę programom szczepień liczba śmiertelnych przypadków odry spadła znacząco, jednak choroba nadal pozostaje niebezpieczną. Każdego roku powoduje, że umiera około 100 tysięcy ludzi, a samo jej przechorowanie również nie należy do łagodnych, obarczone jest bowiem nie tylko nieprzyjemnymi objawami, ale i bardzo groźnymi powikłaniami. W dodatku, kiedy już wydawało się, że możemy mieć odrę z głowy, kiedy pojawiały się optymistyczne doniesienia, że istnieją kraje, w których udało się powstrzymać odrę występującą endemicznie, ruchy antyszczepionkowe zrobiły wszystko, aby choroba mogła triumfalnie powrócić. WHO ogłosiła niedawno nie tylko to, że rok 2018 był rekordowym pod względem liczby przypadków odry, ale również że tendencja wzrostowa była i jest nadal widoczna. Plany zupełnej eliminacji odry, ustalone zgodnie z Global Vaccine Action Plan na 2020 rok, nie wydają się więc obecnie możliwe do zrealizowania. Za co możemy podziękować antyszczepionkowcom.
Odra jest chorobą ogromnie zaraźliwą i bardzo łatwo szerzy się w każdej populacji, w której znajdują się ludzie wrażliwi na zakażenie. Zaraźliwość odry wynosi blisko 100%, co oznacza, że przed erą szczepień niemal każdy człowiek – członek podatnej populacji – ulegał zakażeniu w wieku dziecięcym. Tzw. basic reproduction number (R0), w epidemiologii wartość określająca przeciętnie, ile wrażliwych osób zostanie zarażonych danym drobnoustrojem od pojedynczego chorego w okresie infekcyjnym, jest dla odry znacznie wyższy, niż dla innych groźnych chorób (R0 dla odry wynosi 9-18; dla porównania: 5-7 dla ospy prawdziwej, a 2-5 dla wirusa HIV).

Ryc. 1. Szesnastowieczna rycina ukazująca Azteka chorego na odrę (według Kodeksu Florentino). Źródło: (2009) Viruses, Plagues, and History: Past, Present and Future, Oxford University Press, USA, p. 144. Domena publiczna.
Wirus
Wirus powodujący odrę należy do rodzaju Morbillivirus w rodzinie Paramyxoviridae. Spokrewniony jest blisko z wirusem nosówki psów, a także z wirusem księgosuszu – choroby zakaźnej występującej u bydła i innych zwierząt, która, jako druga po ospie prawdziwej, uznana została kilka lat temu za całkowicie wyeliminowaną (wyeradykowaną).
Szesnaście tysięcy nukleotydów RNA wirusa odry koduje 6 białek strukturalnych i dwa niestrukturalne. Jedno z białek strukturalnych, hemaglutynina, rozpoznaje receptory na różnych komórkach (CD150 na monocytach, makrofagach, limfocytach i komórkach dendrytycznych; nektynę-4 na komórkach nabłonkowych), co pozwala wirusowi na atakowanie i wnikanie do tych komórek. Inne białko strukturalne, białko F (fusion), odpowiada z kolei za fuzję błon komórkowych z osłonką lipidową wirusa. Wirus odry jest wirusem antygenowo monotypowym (co oznacza, że istnieje tylko jeden antygenowy typ wirusa), mimo zróżnicowania genotypowego i mimo faktu, że wirusy RNA lubią często mutować. Dzięki temu obecnie stosowane szczepionki, wywodzące się z jednego genotypu wirusa jeszcze z lat 1950. są nadal skuteczne i nie ma potrzeby opracowywania nowych.
Epidemiologia
Epidemiologię odry charakteryzują głównie trzy czynniki: wysoka zakaźność wirusa, przenoszenie się wirusów drogą kropelkową, a także następująca po zakażeniu (jak również po szczepieniu) długotrwała odporność.
Zakażenia występują na całym świecie. Ciężkie postaci odry oraz duża śmiertelność pojawiać się mogą szczególnie u dzieci niedożywionych, z niedoborem witaminy A, a także z osłabionym układem odpornościowym na skutek zakażenia wirusem HIV albo innymi czynnikami. U dzieci takich odra może też sprzyjać wystąpieniu innych „malowniczych” schorzeń.
Do infekcji dochodzi przede wszystkim przez wydzielinę dróg oddechowych drogą kropelkową, ale możliwa jest również droga powietrzna – stwierdzono, że wirusy odry obecne są w powietrzu (w zawieszonych w formie aerozolu drobinach wydzieliny dróg oddechowych) do 2 godzin po tym, jak osoba chora na odrę opuściła dane pomieszczenie.
Patogeneza i obraz kliniczny odry
Wrotami zakażenia jest układ oddechowy. Wirus namnaża się w nabłonku górnych dróg oddechowych oraz w pobliskich węzłach chłonnych. Po kilku dniach następuje wiremia (obecność wirusów we krwi), a wirusy rozprzestrzeniają się (w limfocytach) do różnych narządów, zakażając komórki nabłonkowe i komórki śródbłonka naczyń.
Okres inkubacji choroby trwa około dwóch tygodni (10-12 dni od zakażenia do objawów wstępnych, tzw. prodromalnych, a 14 dni do wystąpienia wysypki). Okres prodromalny trwa 2-4 dni. Cechy charakterystyczne to: plamki Koplika (patognomoniczne dla odry białe plamki na zaczerwienionej błonie śluzowej policzków na wysokości dolnych zębów przedtrzonowych i trzonowych), nieżyt nosa („katar”), zapalenie spojówek, kaszel i wysoka gorączka.
Po okresie prodromalnym pojawia się charakterystyczna dla odry plamkowo-grudkowa wysypka – najpierw na twarzy, potem na tułowiu i kończynach. Okres wysypkowy trwa 5-6 dni.
Przez nawet 2-3 miesiące po wystąpieniu wysypki RNA wirusa odry wykryć można we krwi, moczu i materiale pobranym z jamy nosowo-gardłowej pacjenta. Specjaliści sugerują, że to przedłużone utrzymywanie się wirusowego RNA w organizmie wpływa zarówno na długotrwałą odporność przeciw odrze, jak i na stan immunosupresji po zachorowaniu.
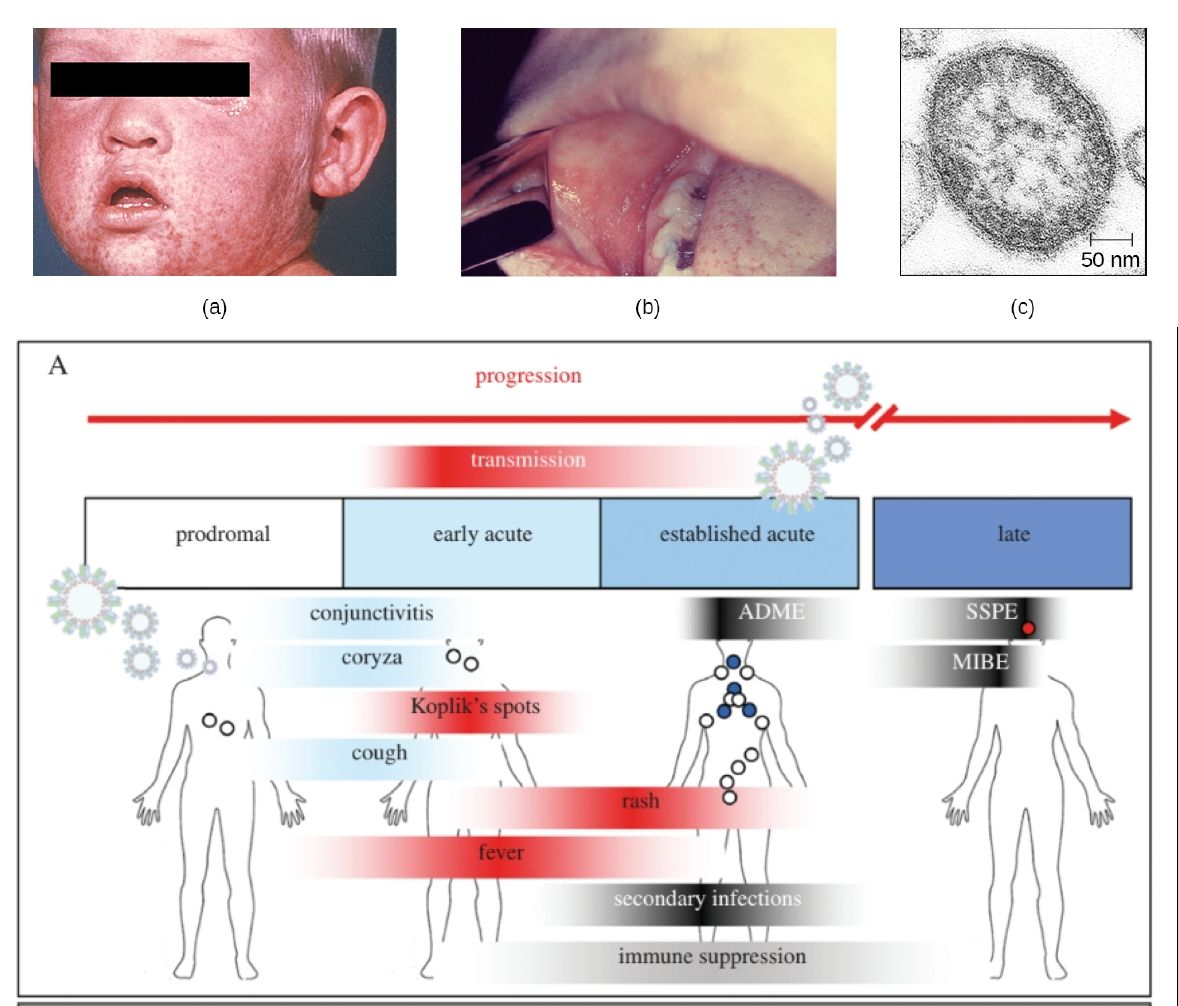
Ryc. 2. U góry: (a). Charakterystyczna wysypka odrowa. (b). Plamki Koplika. Ich nazwa pochodzi od nazwiska amerykańskiego pediatry, Harry’ego Koplika, który opisał te zmiany w 1896 r. (najprawdopodobniej nie będąc ani jedynym, ani nawet pierwszym). (c). Wirus odry. Źrodło: CDC, domena publiczna. U dołu: A. Przebieg odry i objawy kliniczne. Źródło: publikacja nr 5.
Następstwa odry
Powikłania po przebyciu odry są i częste (w około 30% przypadkach choroby notuje się pojawienie przynajmniej jednego z nich), i niebezpieczne. Obejmują one: biegunkę (w 8% przypadków), zapalenie ucha środkowego (7% przypadków, niemal wyłącznie u dzieci), a także zapalenie płuc (6% przypadków; zapalenie płuc może być powodowane przez same wirusy odry, bądź przez inne wirusy, jak i stanowić nadkażenie bakteryjne). Zapalenie płuc jest jedną z głównych przyczyn zgonów na skutek powikłań po odrze – tu warto też wspomnieć o szczególnym rodzaju zapalenia płuc powodowanym przez wirusy odry, tzw. wielkokomórkowym, które wystąpić może po przechorowaniu odry u osób z zaburzeniami odporności; jest to powikłanie rzadkie, ale na ogół śmiertelne. Oprócz tego powikłaniami odry mogą być krup (podgłośniowe zapalenie krtani), jak również grożące utratą wzroku zapalenie rogówki i spojówek. Odra w ciąży zwiększa ryzyko urodzenia dziecka z niską wagą urodzeniową, ryzyko poronień, a także obumarcia płodu i zgonu matki. Rzadko na szczęścia mamy do czynienia z jeszcze jednym powikłaniem, mianowicie z odrą krwotoczną, przebiegającą z bardzo wysoką gorączką, zaburzeniami oddychania i licznymi krwotokami. Odra jest szczególnie groźna dla niedożywionych dzieci, zwłaszcza z deficytami witaminy A, żyjących w tzw. krajach rozwijających się. W takich krajach odra atakuje szczególnie małe dzieci (poniżej 1. roku życia), powodując biegunki, odwodnienie, zapalenie błon śluzowych jamy ustnej i ust (co z kolei prowadzi do trudności w pobieraniu pokarmu) oraz sprzyja różnym nadkażeniom bakteryjnym. Odra jest również głównym czynnikiem całkowitej utraty wzroku u dzieci afrykańskich. Śmiertelność odry w krajach ubogich dochodzi do nawet 25% (w krajach tzw. rozwiniętych jest to 0,2%).
Wbrew bagatelizującym odrę wypowiedziom antyszczepionkowców, jakoby choroba ta sprzyjała ogólnemu zdrowiu, odra działa immunosupresyjnie (była w ogóle pierwszą infekcją opisaną jako upośledzająca odpowiedź immunologiczną). Przechorowanie odry powoduje zaburzenia funkcjonowania zarówno odpowiedzi wrodzonej, jak i nabytej. Proponowanych mechanizmów tego niepokojącego zjawiska jest kilka, w tym zaburzenie namnażania się limfocytów. Jedna z nowszych teorii mówi o powstaniu tzw. immunologicznej amnezji. Odra powoduje powstanie limfocytów specyficznie rozpoznających wirusy odry, zastępujących powstałe uprzednio komórki pamięci immunologicznej. Powoduje to podatność na rozmaite infekcje bakteryjne i wirusowe, nawet te, przeciw którym pacjent był wcześniej szczepiony. Stan taki może trwać nawet 2-3 lata po przebyciu odry.
Powikłania odry w ośrodkowym układzie nerwowym
Następstwa zakażenia wirusem odry w ośrodkowym układzie nerwowym są rzadkie, ale zwykle bardzo ciężkie. Manifestują się jako zapalenie mózgu (encephalitis), a wyróżniamy tutaj cztery jego rodzaje:
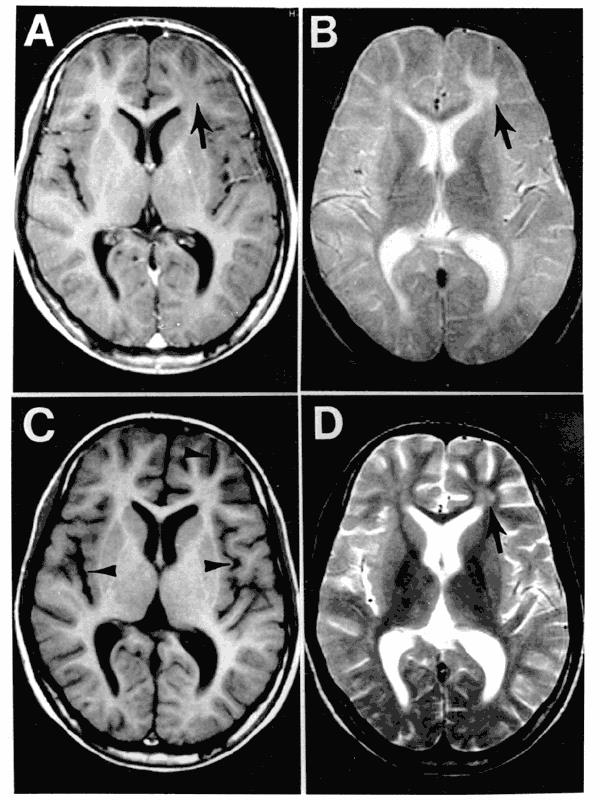
Ryc. 3. Mózg chłopca z podostrym stwardniającym zapaleniem mózgu. A i B: strzałki wskazują ogniskowe zmiany w substancji białej lewego płata czołowego. Trzy miesiące później (C i D) poprzednio widoczne zmiany są słabiej zaznaczone, za to widać powiększenie komór i bruzd oraz rozlaną atrofię kory mózgowej. Zdjęcie pochodzi z: Bonthius D, Stanek N, Grose C (2000). "Subacute sclerosing panencephalitis, a measles complication, in an internationally adopted child". Emerg Infect Dis 6 (4): 377-81. Domena publiczna.
Mechanizm zakażenia układu nerwowego przez wirusy odry
Na powierzchni neuronów nie występują receptory (CD150, nektyna-4) rozpoznawane przez wirusy odry, jak więc wirusy te mogą czynić aż tak duże spustoszenie w ośrodkowym układzie nerwowym, skoro nie powinny umieć nawet wniknąć do neuronu? Pewne teorie mówią o mutacjach w wirusowym białku M (matrix), które to mutacje pozwalać mają wirusowi na ukrycie się przed układem immunologicznym. Co więcej jednak ostatnie odkrycia wskazują także na znaczenie zmian zachodzących w białku F. Wydaje się, że mutacje w jednej z domen białka F sprawiają, że białko to jeszcze chętniej niż zwykle powoduje fuzję błon, co w konsekwencji pozwala wirusowi odry na rozprzestrzenianie się w neuronach. Dokładny mechanizm całego zjawiska nie jest jednak jeszcze znany.
Szczepienia
Wbrew temu, o czym kłamał Wakefield (tu, i tu, i tu), szczepionka MMR (measles, mumps, rubella, przeciw odrze, śwince i różyczce – taką skojarzoną szczepionkę stosujemy m.in. w Polsce) jest świetnym preparatem, znakomicie i wielokrotnie przebadanym, wysoce skutecznym oraz bezpiecznym. Dzięki niej w wielu krajach znacząco spadła liczba zachorowań i zgonów z powodu odry, a także liczba ciężkich powikłań (w tym tych w układzie nerwowym, jak APME czy SSPE). Ponadto dzięki MMR populacja uzyskuje tzw. odporność zbiorową (grupową, zbiorowiskową). Szczepionka nie tylko chroni przed chorobą osoby zaszczepione, ale także obniża ryzyko rozprzestrzeniania wirusów (i w konsekwencji ryzyko infekcji) na osoby, które pozostają wrażliwe (bo z różnych powodów nie mogły być zaszczepione). Odporność zbiorowa zależy od liczby zaszczepionych osób – liczba ta musi przekroczyć tzw. próg odporności zbiorowej, czyli taki procent odpornych osób, który wystarczy, aby spadła zapadalność na daną chorobę. Dla infekcji bardziej zaraźliwych próg ten jest wysoki (dla odry wynosi 95%). Co oznacza, że aby zachować odporność zbiorową w przypadku odry, wszyscy powinni zostać zaszczepieni (jeśli tylko nie ma medycznych przeciwwskazań), a ponadto, że każdy głupi i zbrodniczy pomysł, który ma na celu zniechęcanie ludzi do szczepień, szybko powoduje zmniejszenie liczby szczepiących się osób, a w rezultacie zwiększenie liczby chorujących, aż do wybuchu epidemii. Co obecnie zaczynamy niestety obserwować coraz częściej.
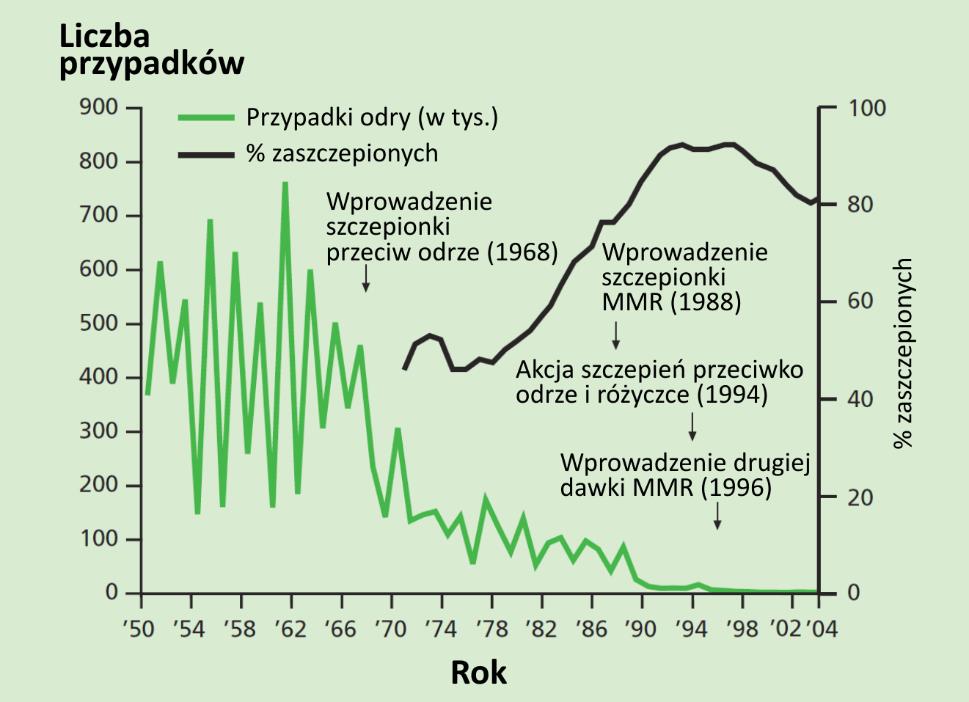
Ryc. 4. Szczepionka przeciw odrze działa doskonale! Wykres z: “Immunisation against infectious disease - The Green Book”, wydanej przez brytyjski Department of Health. Zmodyfikowany za zgodą właściciela praw autorskich i opublikowany w: Krawczyk E. Szczepienia – wspaniałe osiągnięcie nauki i medycyny. Wszechświat, tom 112, 07-08-09.2011. Źródło: publikacja nr 9.
Literatura:
|
|
|
|
|
|